Obawy dotyczące pogłębiania się wady wzroku, zwłaszcza astygmatyzmu, są całkowicie naturalne. Wiele osób zastanawia się, czy ich wzrok będzie się pogarszał z czasem i co mogą zrobić, aby temu zapobiec. Moje doświadczenie pokazuje, że choć astygmatyzm może ulegać zmianom, zrozumienie tych procesów i odpowiednie działania pozwalają zachować kontrolę nad sytuacją. Celem tego artykułu jest rozwianie wszelkich wątpliwości i przedstawienie kompleksowych informacji, które pomogą Ci lepiej zrozumieć i zarządzać swoją wadą wzroku.
Astygmatyzm może się zmieniać, ale skuteczna kontrola jest możliwa
- Astygmatyzm jest wadą refrakcji, która może ulegać zmianom w ciągu życia, zwłaszcza w dzieciństwie i po 40. roku życia.
- W wieku dorosłym (20-40 lat) wada jest zazwyczaj bardziej stabilna, choć zmiany nie są przewidywalne.
- Przyczynami progresji mogą być genetyka, urazy oka, zabiegi chirurgiczne lub choroby rogówki, takie jak stożek rogówki.
- Nieskorygowany astygmatyzm może prowadzić do zmęczenia oczu, bólów głowy i pogłębiania się wady.
- Kluczem do kontroli astygmatyzmu są regularne badania wzroku i odpowiednia korekcja (okulary, soczewki toryczne, laserowa korekcja wzroku).

Czy astygmatyzm zawsze się powiększa? Rozwiewamy najważniejsze wątpliwości
Krótka odpowiedź na palące pytanie: tak, ale nie zawsze i nie u każdego
Wiele osób z astygmatyzmem zastanawia się, czy wada ta będzie się nieuchronnie pogłębiać. Odpowiedź brzmi: astygmatyzm może ulegać zmianom w ciągu życia, ale nie zawsze oznacza to jego progresję, czyli pogłębianie się. Zmiany te nie są zawsze przewidywalne i zależą od wielu czynników, takich jak wiek, genetyka, styl życia, a nawet współistniejące choroby. Ważne jest, aby pamiętać, że nie każdy astygmatyzm będzie się dynamicznie zmieniał, a w wielu przypadkach wada pozostaje stabilna przez długi czas.
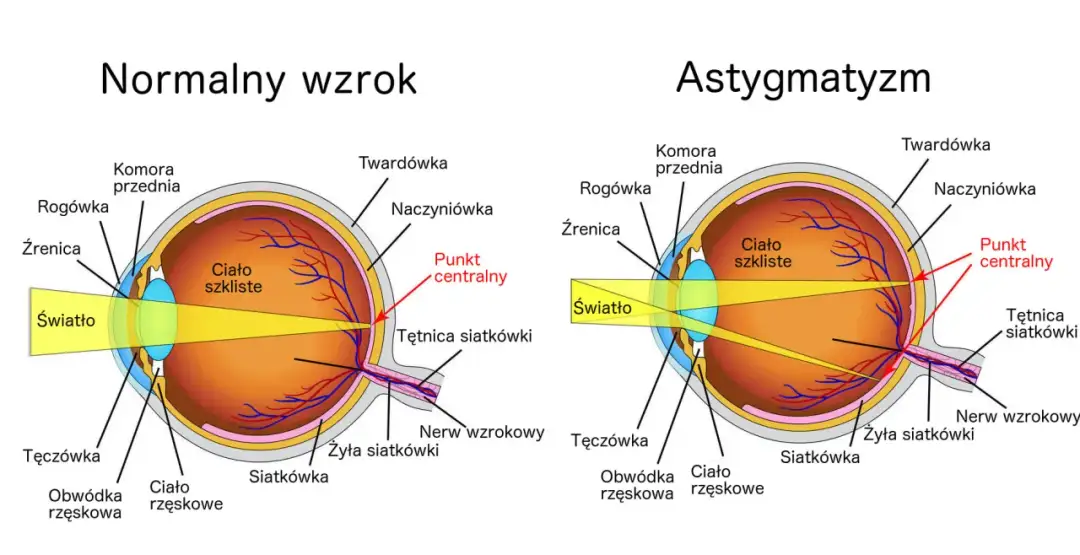
Czym właściwie jest astygmatyzm i dlaczego nie jest chorobą?
Astygmatyzm, zwany również niezbornością, to powszechna wada refrakcji, a nie choroba oczu. Oznacza to, że oko nie jest w stanie prawidłowo skupić światła na siatkówce, co prowadzi do niewyraźnego widzenia. Główną przyczyną astygmatyzmu jest nieregularny kształt rogówki – przezroczystej przedniej części oka – która zamiast być idealnie kulista, przypomina piłkę do rugby. Rzadziej przyczyną jest nieregularny kształt soczewki wewnątrz oka. W rezultacie promienie światła wpadające do oka są skupiane w różnych punktach, a nie w jednym, ostrym punkcie na siatkówce. To właśnie ta "niezborność" sprawia, że obraz jest zniekształcony lub rozmyty. Na szczęście, jest to stan, który można skutecznie korygować, przywracając ostre widzenie.

Progresja astygmatyzmu a wiek – kluczowy czynnik zmiany wady
Wiek jest jednym z najważniejszych czynników wpływających na stabilność lub progresję astygmatyzmu. W różnych okresach życia nasze oczy przechodzą przez dynamiczne zmiany, które mogą modyfikować wartość tej wady refrakcji.
Astygmatyzm u dzieci i nastolatków: okres dynamicznych zmian
U dzieci i młodzieży astygmatyzm często zachowuje się w sposób dynamiczny. W okresie intensywnego wzrostu gałki ocznej, który trwa mniej więcej do 7-8 roku życia, wada może ulec zmniejszeniu. Zdarza się jednak, że w tym samym czasie może się również pogłębić. Co ciekawe, astygmatyzm występuje stosunkowo często u noworodków i niemowląt – według danych Medicover, aż u około 50% z nich. Dobra wiadomość jest taka, że w większości przypadków wada ta ma tendencję do zmniejszania się do 5. roku życia, co jest naturalnym procesem dojrzewania układu wzrokowego. Regularne badania są kluczowe, aby monitorować te zmiany i w razie potrzeby wcześnie wdrożyć korekcję.
Stabilizacja w młodym wieku dorosłym (20-40 lat): czy wada może stać w miejscu?
Wiek dorosły, szczególnie między 20. a 40. rokiem życia, to zazwyczaj okres większej stabilności astygmatyzmu. W tym czasie gałka oczna osiągnęła już swój pełny rozmiar, a struktury oka są bardziej ustabilizowane. Oznacza to, że zmiany w wartości astygmatyzmu w tym okresie nie są tak regularne ani łatwe do przewidzenia jak w dzieciństwie czy później, w starszym wieku. Wiele osób doświadcza wówczas stabilnej wady, która wymaga jedynie okresowej kontroli i ewentualnej minimalnej korekty.
Po 40. roku życia: dlaczego astygmatyzm może zacząć się powiększać?
Po 40. roku życia możemy zaobserwować, że astygmatyzm ponownie zaczyna stopniowo postępować. Jest to naturalny proces związany ze starzeniem się oka. Zmiany te wynikają przede wszystkim z utraty elastyczności soczewki w oku (tzw. prezbiopia, czyli starczowzroczność) oraz subtelnych modyfikacji kształtu rogówki. Szacuje się, że między 40. a 80. rokiem życia przeciętna zmiana wady może wynieść około 1,00 dioptrii. To pokazuje, jak ważne są regularne wizyty u okulisty po czterdziestce, aby na bieżąco dostosowywać korekcję i zapewnić sobie komfort widzenia.

Co oprócz wieku może wpływać na zmianę wartości astygmatyzmu?
Choć wiek jest istotnym czynnikiem, istnieje wiele innych elementów, które mogą przyczynić się do zmiany wartości astygmatyzmu. Zrozumienie ich jest kluczowe dla kompleksowego podejścia do zdrowia wzroku.
Genetyka: czy dziedziczymy skłonność do progresji wady?
Genetyka odgrywa znaczącą rolę w powstawaniu astygmatyzmu. Większość przypadków tej wady ma podłoże dziedziczne, co oznacza, że jeśli Twoi rodzice lub inni bliscy krewni mają astygmatyzm, istnieje większe prawdopodobieństwo, że i Ty będziesz go mieć. Co więcej, predyspozycje genetyczne mogą również wpływać na skłonność do progresji wady. Niektóre geny mogą determinować nie tylko samą obecność astygmatyzmu, ale także tempo i kierunek jego zmian w ciągu życia.
Choroby oczu, które mogą nasilać astygmatyzm – na co zwrócić uwagę (np. stożek rogówki)
Niektóre choroby oczu mogą bezpośrednio prowadzić do progresji astygmatyzmu. Jedną z najbardziej znanych jest stożek rogówki (keratoconus). Jest to postępujące, niezapalne schorzenie, w którym rogówka staje się cieńsza i przyjmuje stożkowaty kształt, zamiast regularnego. To zniekształcenie prowadzi do gwałtownego i nieregularnego nasilenia astygmatyzmu, który staje się trudniejszy do skorygowania standardowymi okularami czy soczewkami. Inne stany, takie jak dystrofie rogówki, blizny po infekcjach czy urazach, również mogą wpływać na kształt rogówki i tym samym na wartość astygmatyzmu.
Urazy i zabiegi chirurgiczne jako potencjalna przyczyna zmian
Urazy mechaniczne oka, takie jak uderzenia czy rany penetrujące, mogą trwale zmienić kształt rogówki lub soczewki, prowadząc do pojawienia się lub nasilenia astygmatyzmu. Podobnie, niektóre zabiegi chirurgiczne na oku, choć mają na celu poprawę widzenia, mogą wpłynąć na refrakcję. Przykładem są operacje zaćmy, gdzie usunięcie zmętniałej soczewki i wszczepienie nowej może zmienić istniejący astygmatyzm lub go wywołać. Również niektóre operacje refrakcyjne, choć mają na celu korekcję wad, mogą w rzadkich przypadkach prowadzić do niestabilności astygmatyzmu lub jego regresji (powrotu części wady).

Jakie objawy mogą sygnalizować, że astygmatyzm się powiększa?
Zauważenie pewnych zmian w jakości widzenia lub pojawienie się nowych, niepokojących objawów może być sygnałem, że astygmatyzm ulega progresji. W takich sytuacjach niezwykle ważna jest wizyta u specjalisty, który oceni sytuację i w razie potrzeby dostosuje korekcję.
Coraz bardziej zamglone widzenie i "krzywiące się" linie
Jednym z najbardziej oczywistych objawów pogłębiającego się astygmatyzmu jest stopniowo pogarszająca się ostrość widzenia. Obraz staje się coraz bardziej zamglony, niewyraźny, a szczegóły trudniejsze do rozróżnienia, zwłaszcza z daleka. Charakterystyczne dla astygmatyzmu jest również zniekształcenie linii – proste przedmioty, takie jak krawędzie mebli, futryny drzwi czy linie na kartce, mogą wydawać się krzywe, falujące lub pochylone. Może to prowadzić do trudności w czytaniu, rozpoznawaniu twarzy czy prowadzeniu samochodu.
Częstsze bóle głowy, mrużenie oczu i zmęczenie wzroku
Nieskorygowany lub pogłębiający się astygmatyzm zmusza oko do ciągłego wysiłku, aby zogniskować obraz. Ten nadmierny wysiłek, zwany astenopią, prowadzi do szeregu nieprzyjemnych objawów. Możesz doświadczać częstszych i intensywniejszych bólów głowy, szczególnie w okolicy czoła i skroni, zwłaszcza po dłuższym czytaniu, pracy przy komputerze czy oglądaniu telewizji. Oczy stają się chronicznie zmęczone, piekące, łzawiące, a nawet zaczerwienione. Częste mrużenie oczu w celu poprawy ostrości widzenia jest również typowym objawem, który świadczy o próbie kompensacji wady przez organizm.
Problemy z widzeniem w nocy i postrzeganiem przestrzeni
Pogłębiający się astygmatyzm może znacząco wpływać na jakość widzenia w warunkach słabego oświetlenia lub w nocy. Osoby z progresją wady często zgłaszają widzenie aureoli (poświaty) wokół źródeł światła, takich jak latarnie uliczne czy reflektory samochodów. Obraz staje się bardziej rozmyty, a zwiększona wrażliwość na odblaski może utrudniać prowadzenie pojazdów po zmroku. Dodatkowo, astygmatyzm może zaburzać ocenę odległości i postrzeganie głębi, co może wpływać na codzienne czynności, takie jak schodzenie po schodach czy parkowanie samochodu.
Czy można zatrzymać progresję astygmatyzmu? Skuteczne metody kontroli
Choć astygmatyzmu nie da się "wyleczyć" domowymi sposobami czy ćwiczeniami wzroku, to można skutecznie kontrolować jego progresję i korygować wadę, aby zapewnić sobie komfortowe i ostre widzenie. Kluczem do sukcesu jest współpraca ze specjalistą i konsekwentne stosowanie zaleconych metod.
Rola regularnych badań wzroku – dlaczego to absolutna podstawa?
Regularne, kompleksowe badania wzroku u okulisty lub optometrysty to absolutna podstawa w zarządzaniu astygmatyzmem. Pozwalają one na wczesne wykrywanie nawet niewielkich zmian w wartości wady, monitorowanie ewentualnej progresji i odpowiednie dostosowanie korekcji. Tylko specjalista jest w stanie precyzyjnie ocenić stan Twojego wzroku, zdiagnozować ewentualne choroby towarzyszące i zaproponować najlepsze rozwiązania. Nie czekaj, aż objawy staną się bardzo uciążliwe – profilaktyka i wczesna interwencja są kluczowe.
Okulary i soczewki toryczne: jak precyzyjna korekcja wpływa na komfort widzenia?
Najpopularniejszymi i najskuteczniejszymi metodami korekcji astygmatyzmu są okulary z soczewkami cylindrycznymi oraz toryczne soczewki kontaktowe. Soczewki cylindryczne w okularach mają specjalną konstrukcję, która kompensuje nieregularny kształt rogówki, skupiając światło w jednym punkcie na siatkówce. Podobnie działają toryczne soczewki kontaktowe, które są zaprojektowane tak, aby stabilnie utrzymywać się na oku w odpowiedniej pozycji. Te rozwiązania precyzyjnie korygują wadę, zapewniając ostre widzenie i znacząco poprawiając komfort życia. Co więcej, odpowiednio skorygowany astygmatyzm zapobiega nadmiernemu wysiłkowi oczu i może minimalizować ryzyko pogłębiania się wady wynikającej z jej nieskorygowania.
Laserowa korekcja wzroku: czy to trwałe rozwiązanie problemu?
Dla wielu osób z astygmatyzmem laserowa korekcja wzroku (chirurgia refrakcyjna) stanowi trwałe rozwiązanie problemu. Zabiegi takie jak LASIK czy PRK polegają na precyzyjnej zmianie kształtu rogówki za pomocą lasera, co pozwala na prawidłowe skupianie światła na siatkówce. Jest to opcja dla osób, które chcą uniezależnić się od okularów i soczewek kontaktowych. Przed podjęciem decyzji o zabiegu konieczna jest szczegółowa kwalifikacja u specjalisty, który oceni, czy jesteś dobrym kandydatem do tego typu procedury i wyjaśni wszystkie potencjalne ryzyka oraz korzyści.
Astygmatyzm pod kontrolą – jak dbać o wzrok na co dzień?
Oprócz regularnych wizyt u specjalisty i odpowiedniej korekcji, istnieje wiele codziennych nawyków, które mogą pomóc w utrzymaniu komfortu widzenia i wspieraniu ogólnego zdrowia wzroku. Choć nie zatrzymają one progresji wady, znacząco zmniejszą zmęczenie oczu i poprawią Twoje samopoczucie.
Ergonomia pracy wzrokowej a zmęczenie oczu
W dzisiejszych czasach, gdy spędzamy wiele godzin przed ekranami, ergonomia pracy wzrokowej jest niezwykle ważna. Oto kilka praktycznych wskazówek, które pomogą zminimalizować zmęczenie oczu:
- Robienie regularnych przerw: Stosuj zasadę 20-20-20 – co 20 minut spójrz na coś oddalonego o 20 stóp (około 6 metrów) przez 20 sekund. To pomaga rozluźnić mięśnie akomodacyjne oka.
- Odpowiednie oświetlenie stanowiska pracy: Upewnij się, że Twoje stanowisko pracy jest dobrze oświetlone, ale unikaj bezpośredniego światła padającego na ekran lub odbijającego się od niego. Idealne jest oświetlenie rozproszone.
- Utrzymywanie właściwej odległości od ekranu: Ekran powinien znajdować się w odległości około 50-70 cm od oczu, a jego górna krawędź powinna być na wysokości Twoich oczu lub nieco poniżej.
- Miganie oczami: Częste mruganie jest kluczowe, aby utrzymać odpowiednie nawilżenie powierzchni oka i zapobiec jego wysychaniu, co jest częstą przyczyną dyskomfortu podczas pracy z ekranem.
Pamiętaj, że te działania nie zatrzymają progresji wady, ale znacząco poprawią komfort i zmniejszą objawy zmęczenia oczu.
Przeczytaj również: Czy wada wzroku jest genetyczna? Sprawdź, co musisz wiedzieć o dziedziczeniu.
Kiedy wizyta u specjalisty jest niezbędna?
Istnieją pewne sygnały i okoliczności, które powinny skłonić Cię do natychmiastowej wizyty u okulisty lub optometrysty. Nie zwlekaj, jeśli zauważysz:
- Nagłe pogorszenie widzenia, które nie ustępuje po odpoczynku.
- Pojawienie się nowych, niepokojących objawów, takich jak silne, uporczywe bóle głowy, podwójne widzenie, błyski światła, mroczki przed oczami czy nagła utrata pola widzenia.
- Utrzymujące się zmęczenie oczu lub dyskomfort, mimo noszenia aktualnej korekcji okularowej lub soczewek kontaktowych. Może to świadczyć o tym, że wada się zmieniła i wymaga nowej recepty.
- Regularne badania kontrolne, nawet przy braku niepokojących objawów, zgodnie z zaleceniami Twojego specjalisty. Zazwyczaj zaleca się je raz na rok lub dwa lata, w zależności od wieku i stanu zdrowia oczu.